Tiempo de lectura aprox: 4 minutos
El síndrome de dolor miofascial o síndrome miofascial (SMF) es una entidad descrita por Janet Travell y David Simons en 1992, el cual es un proceso muscular regional agudo o crónico, primario o secundario, prevalente, incapacitante, subdiagnosticado y por consiguiente poco tratado. Esto es debido a que no se acompaña de alteraciones estructurales detectables con pruebas de imagen o analíticas y con frecuencia por estar asociado a otros procesos musculoesqueléticos. (1)
Definición de síndrome de dolor miofascial
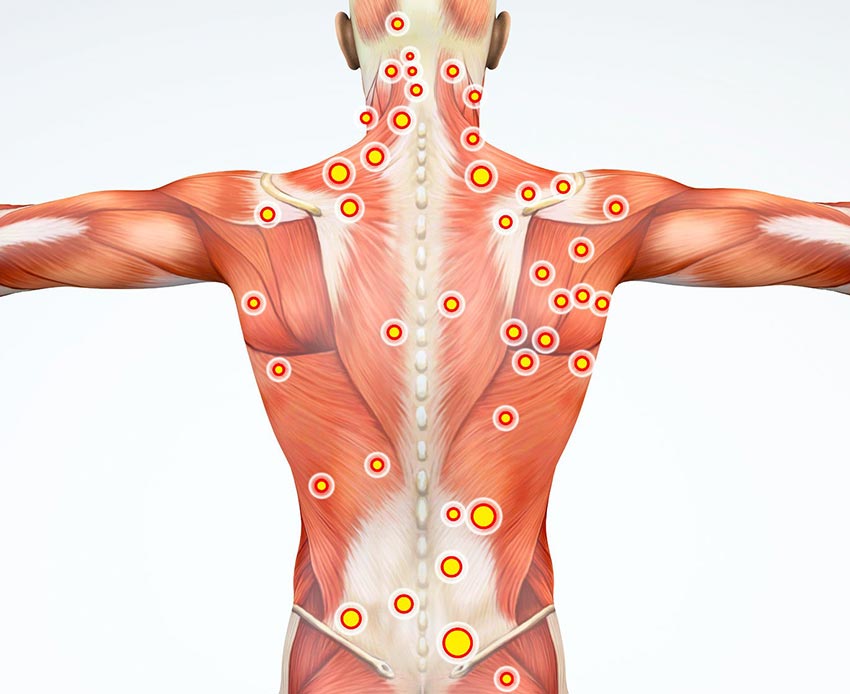
El SMF es un síndrome específico que se define como la manifestación de dolor muscular originado por puntos gatillo miofasciales (PGM), que son nódulos dolorosos, sensibles e hiperirritables que se localizan sobre bandas musculares tensas, palpables en el músculo o en sus fascias, que pueden desencadenar una respuesta local contráctil ante la estimulación mecánica, apreciada como una contracción. Si el PGM es lo suficiente hiperirritable puede originar dolor referido, alteraciones en la sensibilidad y cambios autonómicos en sitios remotos a su ubicación. (1–6)
La prevalencia internacional es de 13.5 a 47%. Además, afecta a 85% de la población en algún momento de su vida. Se estima una prevalencia entre 21 a 30% en la consulta del internista o traumatólogo y aumenta a un 85 a 90% en unidades de dolor. Asimismo, se ha observado que afecta por igual a hombres y mujeres. (2,3)
¿Por qué se produce el dolor miofascial?
La etiología del SMF es desconocida. Las causas están relacionadas con factores biomecánicos de sobrecarga o sobreutilización muscular o microtraumatismos repetitivos, en los que se ven alterados los procesos metabólicos locales del músculo y la función neuromuscular en la placa motora. Algunos pacientes pueden presentar SMF acompañando a otras patologías articulares, radiculares e incluso viscerales. Además, existe una serie de factores precipitantes que pueden reactivar o generar los PGM como traumatismos, malas posturas, estrés mecánico repetido, estresores psicológicos, desequilibrio mecánico, enfermedades articulares, sueño no reparador y deficiencias vitamínicas y minerales. (1,2,3)
Estos factores incrementan de manera sostenida la liberación de acetilcolina en la placa motora. Esta disfunción parece debida a una despolarización anormal de la placa motora por mecanismos presinápticos, sinápticos y postsinápticos (excesiva liberación de acetilcolina (ACh), defectos de la enzima acetilcolinesterasa y aumento de la actividad del receptor nicotínico de la ACh, respectivamente) y la consecuente contracción y agotamiento energético de la fibra muscular. Así se inicia un ciclo de hipoxia e isquemia que lesiona aún más la fibra muscular y libera sustancias nociceptivas (sensibilización periférica), perpetuando el ciclo y formando los PGM. (3)
¿Cómo se diagnostica el síndrome de dolor miofascial?
El diagnóstico del SMF es eminentemente clínico. A día de hoy, no hay consenso sobre criterios diagnósticos. (1–3)
Simons propuso ocho puntos para diagnosticar el SDM (2,3,7):
- Dolor espontáneo localizado.
- Alteraciones en la sensibilidad, como hiperestesia o alodinia en zonas remotas al PGM.
- Bandas musculares tensas palpables.
- Dolor lancinante y localizado al palpar la banda tensa.
- Disminución en el rango de movimiento del segmento articular en el que se involucra el músculo.
- Reproducción del dolor espontáneo percibido por el paciente al presionar el PGM.
- Respuesta de contracción con la estimulación mecánica del PGM.
- Disminución del dolor con el estiramiento muscular o con la punción con aguja del PGM.
Actualmente, los criterios para el diagnóstico del síndrome de dolor miofascial varían entre estudios, pero los criterios más utilizados son (2,3):
1) Un nódulo doloroso sobre una banda tensa y palpable.
2) La reproducción de los síntomas de dolor espontáneo al presionar el PGM.
Por tanto, los pacientes refieren dolor localizado o regional persistente, de intensidad leve a severa. El dolor es exquisito y reconocible a la compresión, puede ser constante y en general se relaciona con los movimientos. El diagnóstico del SDM se realiza identificando los PGM que se relacionan con el tipo de dolor que generó la consulta de SDM. Un signo característico que se observa en los pacientes es el signo del salto o jump sign, el cual es un reflejo involuntario o estremecimiento del paciente, desproporcionado a la presión aplicada sobre un PGM. Otros síntomas asociados son fatiga y debilidad, alteraciones del ánimo y trastornos del sueño. (2,3)
El síndrome de dolor miofascial suele confundirse con la fibromialgia. Frecuentemente, pacientes con fibromialgia tienen PGM secundarios; sin embargo, existe una clara distinción clínica y es importante distinguir ambas afecciones porque el tratamiento es diferente. (2,3)
¿Cuál es su tratamiento?
Durante el tratamiento es fundamental la comunicación y la educación. El paciente debe saber de qué se trata su enfermedad, entender las causas del dolor, qué síntomas están asociados y la línea de tratamiento junto con sus expectativas. El tratamiento debe ser individualizado y multidisciplinario. Va a depender de la duración y de la intensidad del dolor. (3)
El primer objetivo es identificar la causa que genera PGM. En los pacientes crónicos, el estudio y tratamiento de factores precipitantes constituye una parte fundamental del manejo. A veces, los factores favorecedores son tan importantes que sólo con su eliminación se inactivan de forma espontánea los PGM. (2,3)
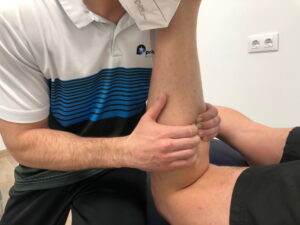
Como objetivo a corto plazo se propone reducir la sintomatología y restaurar la elongación normal del músculo, la postura y mejorar del rango articular con ejercicio activo y tratamiento de PGM. En el tratamiento fisioterápico de los PGM diferentes investigaciones han demostrado que la combinación de terapia manual junto a técnicas invasivas como la punción seca, resultan eficaces en la reducción de la sintomatología y mejora de la funcionalidad a corto-medio plazo. Además, las técnicas de estiramiento y la electroterapia (TENS) podrían coadyuvar a incrementar la movilidad y disminuir los síntomas. (3-6,8)
En Premium Madrid, contamos con un equipo de fisioterapeutas con gran experiencia en el tratamiento del síndrome de dolor miofascial. Además, contamos con un gran equipo multidisciplinar, en constante actualización y desarrollo, dispuesto a lograr que tu recuperación y readaptación al deporte sea lo más eficaz, rápida y segura posible. Además, todos nuestros servicios pueden ser presenciales, online o en tu domicilio. ¡Pide tu cita!
Bibliografía
- Solis JC. Síndrome de dolor miofascial, diagnóstico y tratamiento. Rev Medica Costa Rica y Centroam. 2014;(612):683–9.
- Moreno V, César J, Reyes E, Hugo V, Andrade DL, Patricia L, et al. Síndrome de dolor miofascial. Epidemiologia, fisiopatología, diagnóstico y tratamiento. Rev Esp Méd Quir. 2013;18:148–57.
- Velasco M. Dolor musculoesquelético : Fibromialgia y dolor miofascial. REV MED CLIN CONDES. 2019;30(6):414–27.
- Fernandez-De-Las-Peñas C, Plaza-Manzano G, Sanchez-Infante J, Gomez-Chiguano GF, Cleland JA, Arias-Burıa JL, et al. Is Dry Needling Effective When Combined with Other Therapies for Myofascial Trigger Points Associated with Neck Pain Symptoms ? A Systematic Review and Meta-Analysis. Pain Res Manag. 2021;8836427.
- Navarro-santana MJ, Sanchez-infante J, Fernández-de-las-Peñas C, Cleland oshua A, Martín-Casas P, Plaza-Manzano G. Effectiveness of Dry Needling for Myofascial Trigger Points Associated with Neck Pain Symptoms : An Updated Systematic Review and Meta-Analysis. J Clin Med. 2020;9(10):3300.
- Koszalinski A, Flynn T, Hellman M, Cleland JA. Trigger point dry needling , manual therapy and exercise versus manual therapy and exercise for the management of Achilles tendinopathy : a feasibility study. J Man Manip Ther. 2020; 1–10.
- Simons, David. Myofascial Pain Syndromes – Trigger Points Journal of Musculoskeletal Pain, 2005; 13(2):63-73
- Borg-Stein J, Iaccarino MA .Myofascial pain syndrome treatmets. Phys Med Rehabil Clin Am 2014;25:357-77